 Siamo entrati nell’estate più piena. Un’estate molto calda, con un elevato tasso di umidità, ha effetti negativi soprattutto sugli “over-75”: aumenta il numero dei decessi e dei ricoveri in ospedale, crescono le patologie broncopolmonari, si impenna il numero di chiamate al 118 per problemi causati dalla morsa dell’afa. Tutte le osservazioni epidemiologiche concordano nell’indicare l’età tra i principali fattori di rischio per la mortalità e la morbosità legate all’esposizione alle alte temperature.
Siamo entrati nell’estate più piena. Un’estate molto calda, con un elevato tasso di umidità, ha effetti negativi soprattutto sugli “over-75”: aumenta il numero dei decessi e dei ricoveri in ospedale, crescono le patologie broncopolmonari, si impenna il numero di chiamate al 118 per problemi causati dalla morsa dell’afa. Tutte le osservazioni epidemiologiche concordano nell’indicare l’età tra i principali fattori di rischio per la mortalità e la morbosità legate all’esposizione alle alte temperature.
A Fornirceli è il dottor Luigi Marinangeli, direttore della Struttura Complessa di Geriatria dell’Ospedale “San Bassiano” che risponde a domande ben precise, vediamo di seguito quali sono:
– Dottor Marinangeli, per quale motivo gli anziani sono così esposti ai danni del caldo?
 “Con l’invecchiamento tutti i meccanismi di autoregolazione dell’organismo tendono a ridursi. Si riducono il senso della fame e della sete e si riducono i meccanismi del centro termo-regolatore del nostro cervello. Per questo motivo è molto comune tra gli anziani (sopra i 75 anni) e i molto anziani (sopra gli 85 anni) una difficoltà di adattamento al caldo e agli sbalzi termici. Ciò avviene perché, riducendosi lo stimolo della sete, aumenta il rischio di disidratazione e perché in età avanzata l’adattamento alle calde temperature attraverso i normali processi di raffreddamento corporeo è più difficoltoso e stressante per l’organismo. Inoltre, la dilatazione dei vasi sanguigni periferici che deriva dalla reazione dell’organismo all’aumento della temperatura esterna può comportare negli anziani problemi a carico dell’apparato cardiovascolare. Ciò è vero soprattutto negli anziani “fragili”, più esposti ai rischi del caldo.”
“Con l’invecchiamento tutti i meccanismi di autoregolazione dell’organismo tendono a ridursi. Si riducono il senso della fame e della sete e si riducono i meccanismi del centro termo-regolatore del nostro cervello. Per questo motivo è molto comune tra gli anziani (sopra i 75 anni) e i molto anziani (sopra gli 85 anni) una difficoltà di adattamento al caldo e agli sbalzi termici. Ciò avviene perché, riducendosi lo stimolo della sete, aumenta il rischio di disidratazione e perché in età avanzata l’adattamento alle calde temperature attraverso i normali processi di raffreddamento corporeo è più difficoltoso e stressante per l’organismo. Inoltre, la dilatazione dei vasi sanguigni periferici che deriva dalla reazione dell’organismo all’aumento della temperatura esterna può comportare negli anziani problemi a carico dell’apparato cardiovascolare. Ciò è vero soprattutto negli anziani “fragili”, più esposti ai rischi del caldo.”
– Chi sono gli anziani “fragili”?
“Sono gli anziani a grave rischio di perdita di autonomia: con un grado intermedio di disabilità, oppure affetti da deperimento organico o da più malattie croniche, con l’assunzione di più farmaci, costretti a un letto oppure “istituzionalizzati”, ospitati cioè negli istituti di ricovero. Sono anziani fragili anche quelli che versano in condizioni economiche disagiate, che non possono ad esempio permettersi una villeggiatura in luoghi più freschi d’estate. Questi anziani che, di solito, sono anche i più freddolosi tendono inoltre a vestirsi “a strati” anche nella calda stagione, creando un isolamento termico che va comunque scoraggiato.”
– Perché il raffreddamento corporeo negli anziani è più difficoltoso?
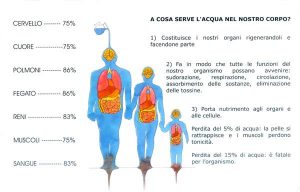
“La normale risposta dell’organismo all’innalzamento della temperatura esterna avviene in tre modi fondamentali. Il primo, di cui abbiamo già parlato, è la “vasodilatazione periferica”, che aumenta il flusso sanguigno a livello cutaneo con dispersione di calore. Poi c’è la sudorazione, con il conseguente raffreddamento della cute. Infine, c’è l’aumento della frequenza respiratoria, con dispersione di vapore acqueo che disperde a sua volta il calore interno. Quando questi meccanismi, soprattutto negli anziani, sono inefficienti o insufficienti l’eccesso di calore provoca effetti dannosi che possono essere diretti o indiretti.”
– Quali sono gli effetti diretti?
“Il primo effetto è la disidratazione. I sintomi fondamentali sono rappresentati da stanchezza, sonnolenza, irritabilità, confusione mentale e sete intensa. E ancora bassa pressione arteriosa, riduzione dell’elasticità della cute, secchezza delle mucose e una forte riduzione della quantità di urine. Talvolta può associarsi anche la febbre. Gli altri effetti diretti sono il colpo di sole, il colpo di calore, il collasso e i crampi da calore.”
– Che differenza c’è tra il colpo di sole e il colpo di calore?
“Il colpo di sole, o insolazione, è l’evenienza più grave ma fortunatamente anche più rara. È causato dal notevole aumento della temperatura corporea per l’insufficienza dei meccanismi “termoregolatori” con il sovraccarico funzionale delle ghiandole sudoripare che regolano l’emissione del sudore. Si manifesta per l’esposizione prolungata alle radiazioni solari, soprattutto nelle giornate estive molto calde con calma di vento e radiazione solare intensa. I sintomi sono un improvviso malessere generale, difficoltà nel respiro, mal di testa, nausea e sensazione di vertigine fino a una possibile perdita di conoscenza. La temperatura corporea aumenta rapidamente fino anche a 40-41°C, altrettanto velocemente diminuisce la pressione arteriosa e la pelle appare secca e arrossata perché cessa la sudorazione. Il colpo di calore è più graduale, si manifesta cioè con un’ampia gradazione di segni e sintomi a seconda della gravità della condizione. I primi segni del danno da calore risultano da una combinazione di debolezza, nausea, vomito, cefalea, brividi, crampi muscolari e andatura instabile. Se il quadro clinico progredisce la temperatura corporea può salire sopra i 40°C e si manifestano alterazioni della coscienza di vario grado e intensità.”
– Il collasso e i crampi da calore, invece?
“Il collasso da calore un effetto diretto meno grave. È dovuto ad un collasso dei vasi periferici con un insufficiente apporto di sangue al cervello. Solitamente insorge durante un’attività fisica in un ambiente eccessivamente caldo, specie in soggetti non acclimatati, per una ridotta efficienza cardiaca a causa di un diminuito volume sanguigno per disidratazione. I sintomi iniziano con sudorazione profusa in tutto il corpo, ansia, una facile tendenza alla stanchezza, debolezza muscolare, polso debole, caduta della pressione arteriosa e pelle fredda, umida e molto pallida specie al viso. I crampi da calore invece si manifestano in modo brusco per un’intensa attività fisica in elevata temperatura ambientale che provoca una sudorazione profusa con perdita di cloruro sodico, e cioè di sali, e modificazione dell’equilibrio idrico-salino.”
– Gli effetti indiretti, invece, quali sono?
“Sono gli effetti più frequenti e sono rappresentati da un aggravamento o dal riacutizzarsi di patologie preesistenti, perlopiù a carattere cronico come le malattie cardiovascolari, quelle respiratorie, il diabete eccetera.”
– Cosa fare, come primo intervento, in attesa di soccorsi?
“E’ importante trasportare subito la persona in un luogo fresco, ombroso e possibilmente ventilato. Fargli assumere una posizione supina, liberarlo dagli indumenti, praticare impacchi con acqua fresca e fargli bere acqua fresca, non ghiacciata. Assolutamente non somministrare alcolici.”
– Come prevenire la “fragilità” degli anziani più a rischio?
“Si deve fare di tutto per favorire un invecchiamento di successo. Che non vuol dire un invecchiamento senza malattie, ma in autonomia nonostante gli inevitabili problemi dell’età. E’ un anziano di successo anche chi ha avuto un ictus o un femore rotto, se con l’aiuto di un bastone riesce a camminare. Si è anziani di successo in base al proprio grado cognitivo, al supporto famigliare e alla rete di servizi sul territorio. Nella nostra società, coi progressi della medicina, l’invecchiamento di successo è l’alternativa alla fragilità.”
ANZIANI: RICORDIAMO I “DIECI COMANDAMENTI” PER STARE BENE IN ESTATE
1 – Evitare di uscire nelle ore più calde della giornata (dalle 12 alle 17)
2 – Il condizionamento ambientale va praticato in modo moderato e uniformemente distribuito in tutti gli ambienti domestici. Evitare bruschi sbalzi di ventilazione e di temperatura: questo consiglio è valido per tutti e in particolar modo per coloro che soffrono di bronchite cronica.
3 – Fare uso di un copricapo in caso di esposizione diretta ai raggi solari.
4 – In caso di cefalea provocata da un colpo di sole o di calore, praticare subito impacchi con acqua fresca, per abbassare la temperatura corporea.
5 – Bere almeno un litro e mezzo di acqua al giorno, e di più se si svolge attività fisica. Si consiglia di bere anche se non se ne sente il bisogno, per reintegrare le perdite quotidiane. Evitare di bere troppo in fretta ed evitare le bevande gasate, zuccherate (soprattutto nei diabetici) e troppo fredde: queste ultime, contrastando con la temperatura corporea elevata, possono provocare l’insorgenza di gravi fenomeni di congestione. È importante evitare anche l’assunzione di caffè e di bevande alcoliche che, aumentando la sensazione di calore e la sudorazione, contribuiscono alla disidratazione.
6 – Non assumere integratori di nessun tipo (ad esempio integratori salini) senza prima consultare il proprio medico.
7 – Fare pasti leggeri e frequenti. In estate il fabbisogno calorico è ridotto rispetto alle stagioni più fredde. Non è sufficiente assumere per cena solo una tazza di latte o una minestrina, perché non viene assicurato un adeguato apporto calorico e di nutrienti. Preferire i cereali (pane, pasta, riso, cracker, polenta) e la frutta e la verdura alla carne e ai cibi fritti. Scegliere frutta “cruda” e ben matura e, qualora vi siano problemi di masticazione, facile da schiacciare: ad esempio banane, pesche, pere, fragole. Oppure preparare frullati con la frutta più consistente e spremute di agrumi. Tra le carni sono da preferire il pesce e le carni bianche. Come grasso da condimento privilegiare l’olio extravergine di oliva. I dolci vanno consumati con parsimonia e, nel caso di assunzione di gelato, preferire i gelati alla frutta rispetto alle creme.
8 – Indossare indumenti chiari, non aderenti, di cotone o lino, perché le fibre sintetiche impediscono la traspirazione e provocano irritazioni di tipo allergico, fastidiosi pruriti e arrossamenti della cute
9 – Non interrompere o modificare le terapie in atto (ad esempio i farmaci diuretici per coloro che soffrono di ipertensione arteriosa) senza aver prima consultato il proprio medico.
10 – Privilegiare le zone climatiche più miti, come le zone collinari o pedemontane
Fonte:

